МРТ диагностика для нахождения рассеянного склероза

Оглавление
Что такое рассеянный склероз?
Рассеянный склероз — это хроническое заболевание, обусловленное нарушением работы иммунитета, приводящее к повреждению миелиновой оболочки собственной нервной ткани. Миелиновой оболочкой называется естественный защитный слой, периодически покрывающий нервное волокно. Такое покрытие способствует быстрой передаче информации. Нарушение целостности оболочки замедляет передачу сигнала по нервному волокну.
Как проводится МРТ при рассеянном склерозе?
Одним из ключевых методов обследования для постановки диагноза «рассеянный склероз» является МРТ сканирование головного и спинного мозга. Без сканирования утвердить диагноз при обследовании не рекомендовано. Склеротические изменения выявляются в виде очагов повреждения миелинового слоя нервных волокон. Благодаря этому становится возможным осуществлять динамическое наблюдение и своевременную коррекцию медикаментозной терапии.

Очаги демиелинизации в спинном мозге при рассеянном склерозе.
Диагностика склеротического процесса актуальна не только для постановки диагноза, но и для наблюдения за характером развития процесса, а также для получения данных об эффективности подобранной терапии — об этих параметрах можно судить на основании оценки контрольных снимков во времени.
Существует несколько способов проведения МРТ-диагностики при рассеянном склерозе. Проведение бесконтрастной диагностики выявляет бляшки путем воздействия электромагнитных волн. Нервные клетки реагируют молекулярными колебаниями протонов водорода, что фиксируется на компьютерном носителе в виде патологических структур на фоне здоровой ткани. К сожалению, бесконтрастное обследование при поражении нервных волокон малоинформативно. В основном, наличие активных очагов рассеянного склероза диагностируется на МРТ с контрастным усилением. Контраст вводится с расчетом 0.1-0,2 мг\кг непосредственно перед проведением диагностического исследования. Диагностика рассеянного склероза требует получения снимков в трех проекциях.
Признаки рассеянного склероза на томограмме
При оценке результатов обследования одним из главных аспектов является определение скопления пораженных волокон, обозначенных как очаги затемнения.
Благодаря Т1 и Т2 режимам магнитно-резонансного томографа возможно четко отследить локализацию процесса и форму бляшки за счет участков затемнения.
— Регулярная проверка качества ссылок по более чем 100 показателям и ежедневный пересчет показателей качества проекта.
— Все известные форматы ссылок: арендные ссылки, вечные ссылки, публикации (упоминания, мнения, отзывы, статьи, пресс-релизы).
— SeoHammer покажет, где рост или падение, а также запросы, на которые нужно обратить внимание.
SeoHammer еще предоставляет технологию Буст, она ускоряет продвижение в десятки раз, а первые результаты появляются уже в течение первых 7 дней. Зарегистрироваться и Начать продвижение
Образования классифицируются по локализации, форме, размеру , интенсивности окрашивания, накоплению контраста. Т1 отображает признаки в виде областей затемнения , что говорит о наличии поражений отростков нервных клеток.

МРТ головного мозга при рассеянном склерозе
Т2 функционально контрастирует объект обследования, показывает нам бляшки в виде объемных ярких пятен.
При оценке морфологии структурного образования обращают внимание, в первую очередь, на размер бляшки. Микроскопические очаги размером не более 5 миллиметров, обычно имеют слабо интенсивное окрашивание. Наличие признаков микроскопического очага поражения свидетельствует о недавнем возникновении патологии (3-5 лет), причем данные морфологические структуры трудно распознать при проведении других методов исследования.
Пораженные участки склонны к не только к слиянию, но и к обращению процесса. Снимки фиксируют мелкие и крупные бляшки, размером до 2 см. Для прицельной оценки активности течения рекомендуется обратиться к контрастному методу исследования. Обращает на себя внимание форма бляшки: округлая, которая диагностирует острую фазу заболевания; овальная, характеризует затяжное течение процесса.
Рецидивирующее течение характеризует появление крупного очага с размытыми контурами. Однородное окрашивание свидетельствует о недавно начавшемся процесса. Неравномерное «кольцевидное» окрашивание говорит о повторном вовлечении пораженного участка в патологический процесс. Существуют такие признаки склеротического поражения, как «полукольцо», «полумесяц».
При оценке локализации можно отметить, что обычно пораженная ткань находится параллельно венозным сосудам. Располагаются пострадавшие участки, в основном, в белом веществе головного и спинного мозга, это обусловлено большим скоплением миелина.Типичным расположением бляшек считается мозолистое тело, ткани, расположенные около желудочков головного мозга, непосредственно сами желудочки. Важное место в трактовке результатов обследования занимает наличие на снимках головного мозга таких осложнений, как опухоли таламуса, воспаление вен и периферических нервов.
Нельзя забывать, что иммунные клетки могут изолированно поражать только область спинного мозга, об этом свидетельствует диагностика локальных изменений одного или нескольких отделов позвоночника.
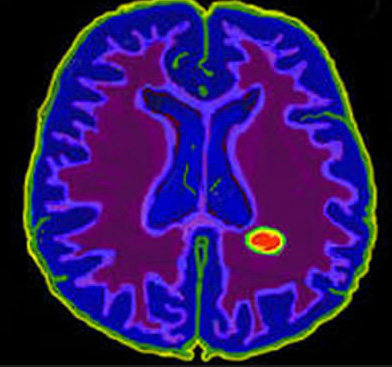
МРТ головного мозга с контрастом при рассеянном склерозе
— Разгрузит мастера, специалиста или компанию;
— Позволит гибко управлять расписанием и загрузкой;
— Разошлет оповещения о новых услугах или акциях;
— Позволит принять оплату на карту/кошелек/счет;
— Позволит записываться на групповые и персональные посещения;
— Поможет получить от клиента отзывы о визите к вам;
— Включает в себя сервис чаевых.
Для новых пользователей первый месяц бесплатно. Зарегистрироваться в сервисе
Шейный отдел страдает наиболее часто и считается самым уязвимым участком. На томограмме бляшки расположены в случайном порядке, имеют яркое окрашивание, овальную форму, хорошо накапливают контрастное вещество. Если бляшка меняет форму сегмента, имеет большие размеры (2 сегмента и более), распространяется по всему поперечному разделу позвоночника, то вероятно исключение склеротической патологии.
Об обострении процесса говорит накопления контраста участке поражения мозгового вещества. Это можно трактовать как проникновение контраста непосредственно в мозг через гемато-энцефалический барьер. У здоровых людей гемато-энцефалический барьер непроницаем.
Существуют косвенные признаки демиелинизации нервных волокон. Они заключаются в расширении боковых желудочков, что свидетельствует о накоплении в них жидкости. Следующим признаком является разлинованность околожелудочкового пространства, свидетельствующая об отсутствии питания мозгового вещества.
Особенности диагностики склероза с помощью МРТ?
У большинства больных, с клиническими признаками рассеянного склероза диагноз подтверждается благодаря МРТ сканированию головного и спинного мозга. Но результаты могут оказаться ложно-отрицательными. В связи с возрастными изменениями структур головного мозга, рассеянный склероз по МРТ признакам визуализируется как ложно-положительный.
Существует множественное количество контрастных веществ, способствующих безопасному и более точному проведению сканирования. Определение наличия патологий белого вещества можно без сомнений трактовать как иммунное поражение нервной ткани. О тяжести заболевания нельзя судить помощью МРТ-диагностики. МРТ спинного мозга показано при наличии спинальных клинических симптомов. При отсутствии признаков спинального поражения проведение томографии желательно, но прямых показаний к его проведению нет.
Качество получаемых изображений во многом зависит от мощности источника магнитного поля в магнитно-резонансном томографе. При рассеянном склерозе, неподтвержденном МРТ диагностикой, рекомендовано повторное проведение томографии через 3 месяца после обострения. Если результат вновь оказался отрицательным, то диагноз не снимается, а назначается явка на сканирование вновь через 3 месяца
Заключение
Не секрет, что МРТ-диагностика самое точное исследование, которое помогает в постановке клинического диагноза, особенно с использованием контрастного вещества.Формулировка диагноза, назначение медикаментозного лечения должны базироваться на клинических проявлениях рассеянного склероза.
Появление новых форм может протекать без клинической симптоматики. В другом случае, клиника преобладает над морфологическими изменениями нервной структуры. Применение исследования позволяет провести дифференциальную диагностику, отследить динамику заболевания. Показание к МР-Тдиагностике пораженной анатомической структуры являются клинические проявления данного заболевания. У части больных склеротическое поражение может протекать бессимптомно. В таком случае для исключения патологии мозга желательно проведение МРТ диагностики.





Уважаемый эксперт. Я врач с большим стажем, по образованию педиатр и терапевт, по сути я врач общей практики. Люблю неврологию. И сейчас пытаюсь разобраться. чем очаги демиелинизации при рассеянном склерозе отличаются от ишемических очагов сосудистого происхождения, от лакунарных инсультов.