Какое УЗИ нужно сделать на 12 неделе беременности?

Современная эхография занимает лидирующее место в пренатальной диагностике. Хоть история применения ультразвука в акушерстве насчитывает около 40 лет, но широкое его применение и скрининговое использование началось только с 90-ых годов. Лидирующие позиции ультразвукового исследования объясняются доступностью метода, его безопасностью, информативностью и возможностью широкого применения.
Цель проведения ультразвукового исследования в период на 12 неделе беременности — выявление грубых пороков развития, формирование групп повышенного риска по хромосомным заболеваниям, определение сроков второго скринингового исследования.
Оглавление
Методы ультразвуковой диагностики
На начальных сроках беременности возможно проведение трансвагинального и трансабдоминального ультразвукового исследования. Для каждого из метода исследования имеются свои показания.
Трансабдоминальное УЗИ
При скрининговом исследовании проводится обычное трансабдоминальное исследование. Для проведения трансабдоминального исследования необходимо предварительное наполнение мочевого пузыря. УЗИ проводится при положении пациентки на спине конвексным датчиком. Для данного метода исследования нет противопоказаний и ограничений. Получаемая картина отличается обзорностью, но по информативности и детализации трансабдоминальное УЗИ уступает трансвагинальному исследованию.
Трансвагинальное УЗИ
Трансвагинальное ультразвуковое исследование является вариантом выбора при исследовании беременных в первом триместре. Метод не требует подготовки, однако слабое наполнение мочевого пузыря может улучшить визуализацию структур матки. Данный метод нежелательно использовать при значительных кровянистых выделениях и расширении наружного зева шейки матки. Это связано с риском инфицирования и развития осложнений.
Трансвагинальное УЗИ проводят специальным вагинальным датчиком. Проведение трансвагинального исследования позволяет более точно определить наличие беременности, ее локализацию, диагностировать внематочную и многоплодную беременность, зафиксировать сердцебиение плода. Данный метод позволяет более точно и на неделю раньше, чем при трансабдоминальном исследовании, диагностировать такую патологию, как отслойка хориона и не развивающаяся беременность.
— Регулярная проверка качества ссылок по более чем 100 показателям и ежедневный пересчет показателей качества проекта.
— Все известные форматы ссылок: арендные ссылки, вечные ссылки, публикации (упоминания, мнения, отзывы, статьи, пресс-релизы).
— SeoHammer покажет, где рост или падение, а также запросы, на которые нужно обратить внимание.
SeoHammer еще предоставляет технологию Буст, она ускоряет продвижение в десятки раз, а первые результаты появляются уже в течение первых 7 дней. Зарегистрироваться и Начать продвижение
Оба вида исследования могут проводиться совместно для получения более полной информации о течении беременности и дальнейших прогнозов.
Во время ультразвукового исследования в 12 недель беременности производится оценка следующих параметров:
- Копчико-теменной размер плода
- Частота сердечных сокращений
- Толщина воротникового пространства
- Желточный мешок, внутренний диаметр плодного яйца (определение желточного мешка не всегда возможна при таком сроке)
- Структура и расположение хориона
- Особенности структуры матки, придатков.
Абсолютные размеры матки и диаметр плодного яйца утратили свою диагностическую значимость, поэтому измерение этих показателей не является обязательным. Не включенными в протокол, но достаточно важными для оценки к концу перового триместра являются следующие параметры:
- позвоночник
- кости конечностей
- передняя брюшная стенка
- желудок
Результаты исследования
Оценка полученных результатов проходит комплексно, по таблицам согласно сроку беременности. Несоответствие одного из параметров норме не является показанием для прерывания беременности, а лишь требует проведения УЗИ в динамике.
Копчико-теменной размер
КТР в сроке 12 недель составляет 42-59 мм. Измерение делают от наружного края теменной кости до копчика во время максимального разгибания. Данный показатель используется для определения срока гестации как наиболее точный.

Определение КТР при УЗИ
Увеличение данного параметра может быть связано с развитием крупного плода, сахарным диабетом у матери. Причинами уменьшения КТР являются: не развивающаяся беременность, инфекционные болезни матери, хромосомные болезни, гормональный дисбаланс.
Частота сердечных сокращений
Этот показатель используется в комплексе с остальными показателями для оценки развития и жизнеспособности плода, для оценки риска развития пороков сердца и системы кровоснабжения. Нормы ЧСС в сроке 12 недель: 150 — 175 уд./мин.. Несоответствие частоты сердечных сокращений принятым нормативным значениям может быть связано с гипоксией, аномалиями сердца и пупочных сосудов.
Толщина воротникового пространства
Представляет собой расстояние от внутреннего контура кожи до наружного края мягких тканей в районе шейных позвонков и в норме составляет 0,8-2,6 мм в сроке 12 недель беременности. Измерение делают несколько раз и в качестве истинного принимается меньшее из полученных значений.

Кариотипирование плода
Основываясь на множестве исследований и наблюдений, увеличение толщины воротникового пространства соотносят с хромосомными болезнями и пороками сердца у плода. Получение во время УЗИ значений, превышающих допустимые нормы, необходимо кариотипирование плода.
Внутренний диаметр плодного яйца
Нормативные значения данного показателя — 53 мм и используется он для определения срока гестации. Однако, в настоящее из-за высокой погрешности данный показатель утратил свою значимость, и его измерение проводится только в связи с необходимостью заполнения протокола.
— Разгрузит мастера, специалиста или компанию;
— Позволит гибко управлять расписанием и загрузкой;
— Разошлет оповещения о новых услугах или акциях;
— Позволит принять оплату на карту/кошелек/счет;
— Позволит записываться на групповые и персональные посещения;
— Поможет получить от клиента отзывы о визите к вам;
— Включает в себя сервис чаевых.
Для новых пользователей первый месяц бесплатно. Зарегистрироваться в сервисе
При оценке хориона важное значение имеет его локализация (так как на месте его после 13-14 недели формируется плацента), структура ( наличие гематом, кистозных включений, которые могут препятствовать нормальному прикреплению плаценты). Толщина хориона составляет около 12 мм (приблизительно равна сроку беременности в неделях).
Обязательно указываются особенности строения матки (седловидная, двурогая), а так же сопутствующая патология (наличие миоматозных узлов в матке, кисты яичников), оценивается структура тканей, состояние кровоснабжения.
Дополнительные критерии оценки плода
Оценка дополнительных параметров обязательна, хоть они и не включены в стандартный протокол.
| Фетометрический показатель | Нормативные значения для 12 недель, мм |
| Бипариетальный размер | 18-24 |
| Окружность головы | 58-84 |
| Окружность живота | 50-72 |
| Длина бедренной кости | 4,0-10,6 |
При оценке длины костей конечностей важно измерять обе конечности, если же визуализация одной из них затруднительна, делают пометку в протоколе. Это позволит не пропустить аномалии костных структур и сосредоточить на этом внимание при проведении следующего УЗИ.
Данные УЗИ при осложненном течении первого триместра беременности
Диагностика врожденных аномалий развития в сроке 12 недель относится к «сверхзадачам» и требует немалого опыта и профессионализма от врача. Стандартно, в ходе первого скринингового исследования проходит формирование групп риска для дальнейшего более тщательного наблюдения.
Замершая и прерывающаяся беременность характеризуется усилением венозного кровотока по периферии хориона (лучше диагностируется при трансвагинальном исследовании), уменьшением КТР ниже 5-й процентили, снижение частоты сердечных сокращений или отсутствие сердцебиения.
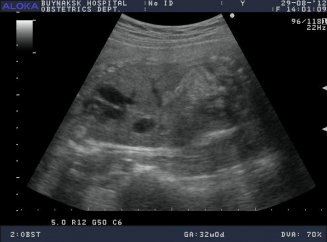
замершая беременность 2 недели
У беременных, имеющих обильные кровянистые выделения во время первых недель беременности, есть риск развития ретрохориальных гематом. Гематома при УЗИ визуализируется как гипохогенное образование между хорионом и стенкой матки. Для формирования прогнозов на дальнейшее течение такой беременности важен объем гематомы. Если объем не превышает 60 мл или же меньше ¼ части объема плодного яйца, то прогноз достаточно благоприятный. При больших объемах гематомы есть риск нарушения развития и прикрепления плаценты.
Самопроизвольный неполный аборт характеризуется экспульсией плодного яйца и наличием элементов хориона в полости матки. При УЗИ хорион приобретает неоднородное строение, определяется как гиперэхогенные включения, края плодного яйца становятся неровными и нечеткими.
После наступления полного выкидыша стенки матки становятся сомкнутыми, эндометрий становится тонким, однородным (при трансвагинальном исследовании). Для подтверждения данного диагноза и исключения эктопической беременности рекомендуется определение уровня хорионического гонадотропина. При полном выкидыше его значения резко снижаются или становятся равные нулю.
Если беременность наступила на фоне внутриматочных контрацептивов, необходимо диагностировать осложнения и точное расположение ВМК в просвете матки. Внутриматочный контрацептив, расположенный ниже плодного яйца, легче извлекается и имеет меньше осложнений, чем расположенный выше плодного яйца в просвете матки.
УЗИ будущим мамам в 12 недель проводят с целью формирования групп риска для дальнейшего наблюдения, прогнозирования дальнейшего течения беременности, диагностики тяжелых пороков развития и нарушения протекания беременности. Все эти поставленные задачи требуют не только высокого профессионализма от врача, но высокой разрешающей способности от аппарата.
Все перечисленные показатели не являются отдельными единицами, а должны оцениваться в комплексе. Какой метод исследования применять в каждом конкретном случае, трансабдоминальный или трансвагинальный, должен решать врач.
Следует учитывать, что в ходе исследований и наблюдений установлено, что показатели при трансабдоминальном исследовании получаются несколько завышенными по сравнению с результатами, полученными при трансвагинальном УЗИ (разница до 1 мм). Этот факт не уменьшает значение трансабдоминального исследования, но при получении пороговых значений при этом виде исследования необходимо проводить трансвагинальное ультразвуковое исследование для сопоставления данных.
В связи с развитием медицины и ее технического обеспечения, а так же получением данных новых исследований, протоколы ультразвукового исследования меняются. Даже в настоящее время в различных городах и странах имеются различия в документации.
Несмотря на это, подход и цели исследования остаются общими: оценить состояние и развитие плода, проанализировать полученные данные в комплексе с анамнезом и клиническими данными, выявить и определить риски для будущего ребенка и беременной женщины. Безопасность ультразвукового метода позволяет его применение для динамического наблюдения в сомнительных ситуациях.






Leave a comment