Как подготовиться к УЗИ почек и надпочечников?
Ультразвуковая диагностика является наиболее информативным методом исследования патологии почек. Помимо этого, метод доступен и безопасен для пациента, а новые аппараты позволяют выявить минимальные изменения со стороны почек и мочевыделительной системы.
Оглавление
- 1 Причины назначения УЗИ почек и надпочечников
- 2 Подготовка к УЗИ
- 3 УЗИ-картина исследования надпочечников
- 4 УЗИ-картина исследования почек
- 5 Врожденные аномалии развития
- 6 Объемные образования
- 7 Патология чашечно-лоханочной системы
- 8 Воспалительные и возрастные изменения
- 9 Тактика после исследования
- 10 Похожие статьи
Причины назначения УЗИ почек и надпочечников
Проведение ультразвуковой диагностики почек и надпочечников возможно в любом возрасте и не имеет абсолютных противопоказаний. Основные причины назначения данного исследования:
- изменения в анализах мочи и биохимическом анализе крови;
- болевой синдром в поясничной области;
- наличие отеков;
- энурез;
- травмы;
- артериальная гипертензия;
- эндокринологические расстройства;
- подозрения на онкологическую патологию;
- динамическое наблюдение за выявленной патологией;
- длительный субфебрилитет не уточненного генеза.
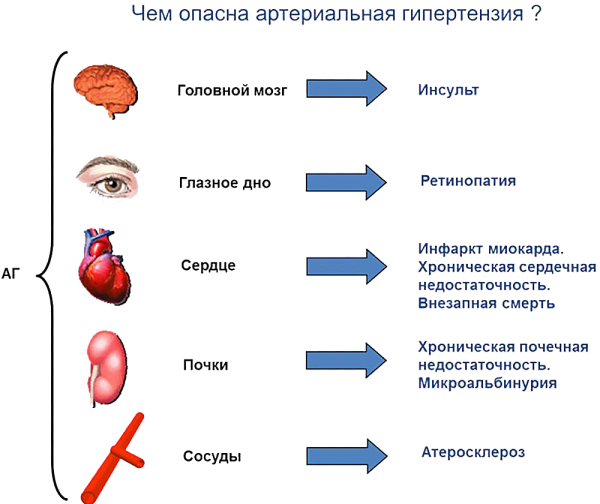
Последствия артериальной гипертензии
Подготовка к УЗИ
Подготовка к исследованию необходима, но в экстренных случаях возможно проведение без предварительной подготовки. Основное требование к подготовке – это снижение загазованности кишечника, что улучшает визуализацию исследуемых органов. Для этого необходимо в течение трех дней ограничить в рационе сырые овощи и фрукты, черный хлеб, молоко, газированные напитки, а так же другие продукты способствующие повышенному газообразованию.
Если у пациента есть склонность к повышенному газообразованию, необходим прием энтеросорбентов в течение всех трех дней подготовки. Последний прием пищи должен быть за 6-8 часов до исследования. При назначении УЗИ почек совместно с УЗИ мочевого пузыря, необходимо за час выпить 800-1000 мл негазированной жидкости для наполнения мочевого пузыря.
УЗИ-картина исследования надпочечников
Надпочечники визуализируются в норме как гипоэхогенные линейные образования размером до 45 мм*28 мм*6 мм. Правый имеет треугольную форму, а левый – серповидную. У взрослых надпочечники при УЗИ визуализируются плохо, поэтому данный метод является скрининговым для выявления патологии.
УЗИ надпочечника
Наиболее часто надпочечники подвержены метастатическому поражению из опухолей молочных желез, легких, яичников, мочевыводящих путей. УЗИ-признаки неспецифичные, особенностью является преимущественно двухстороннее вовлечение надпочечников. Выявляются так же аденомы и аденокарциномы в виде изоэхогенных округлых образований с четкими контурами различных размеров.
Нередко выявляются кальцинаты надпочечников, которые имеют вид гиперэхогенных структур с акустической тенью. При выявлении увеличения надпочечников или объемного образования любого размера необходимо проведение КТ и МРТ.
УЗИ-картина исследования почек
При УЗИ почек оценивается их количество, форма, размеры, расположение, структура и подвижность. В норме у человека две почки, которые расположены по обе стороны от позвоночника в поясничной области, но бывают варианты большего количества – полное или неполное удвоение, или меньшего – врожденное отсутствие почки или отсутствие вследствие оперативного вмешательства.
УЗИ почки
Почки имеют бобовидную форму, с четкими контурами, размеры у взрослых 90-110 мм*45-60 мм*35-45 мм. При отсутствии второго парного органа размеры увеличиваются двукратно (викарная гипертрофия). У детей размеры зависят от возраста, физического развития и оцениваются согласно специальным таблицам.
Эхогенность паренхимы практически сопоставима с печенью или селезенкой и имеет толщину 12-21 мм, а центральная часть более эхогенная и анатомически соответствует почечному синусу. Подвижность измеряется при переходе из положения лежа в положение стоя и в норме не превышает 4 см у взрослого.
Патология, выявляемая при данном методе исследования, различна и подробно отображается в протоколе исследования. Эхо-признаки заболеваний могут быть специфическими, то есть характерными для одного заболевания, или неспецифическими, которые только в комплексе с другими методами исследования позволят поставить диагноз.
Симметричное увеличение размеров обеих почек может быть вызвано воспалительными заболеваниями, такими как нефрит, гломерулонефрит, а так же при сердечной недостаточности и системных заболеваниях. Несимметричное увеличение одной из почек возникает при тромбозе почечных вен, викарной гипертрофии. Уменьшение размеров может быть вследствие хронических воспалительных заболеваний, ишемии, длительной артериальной гипертензии и в пожилом возрасте без органической патологии.
Врожденные аномалии развития
Врожденные пороки и аномалии развития органов мочеполовой системы часто выявляются у пациентов, которые не предъявляют жалоб со стороны органов мочевыделительной системы. Удвоение почки наиболее часто диагностируемая патология:
- Неполное удвоение характеризуется наличием двух собирательных систем, но при этом имеется одна лоханка и один мочеточник.
- При частичном удвоении имеется две лоханки и два мочеточника, которые сливаются в один.
- Полное удвоение отличается отдельным ходом мочеточника на всем протяжении, но данный диагноз требует подтверждения экскреторной урографией.
Дистопия характеризуется нетипичным положением органа. Может быть поясничной, подвздошной и тазовой. Чаще дистопия односторонняя, но возможно и двухстороннее смещение органа.
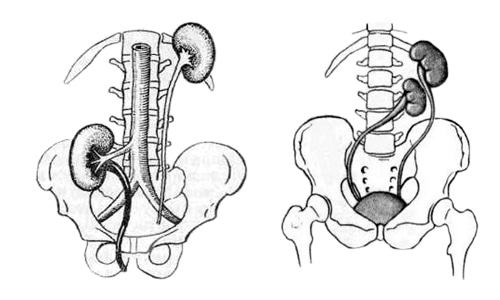
Дистопия почек
К аномалиям взаимоотношения (сращения) относятся:
- подковообразная – почки соединены между собой одним из полюсов;
- галетообразная – характеризуется сращением на всем протяжении медиальными поверхностями;
- L-образная – сращение происходит под прямым углом к нормально расположенному органу;
- S-образная – сращение нижнего полюса одной и верхнего полюса другой.
Данные аномалии на функцию не влияют, но патологические процессы в данных органах встречаются чаще, поэтому необходимо ежегодное обследование.
Объемные образования
Объемные образования почек представлены чаще кистами, опухолями, метастатическими поражениями. Кисты могут быть единичными и множественными, врожденными и приобретенными. При ультразвуковом исследовании простые кисты определяются как анэхогенные образования с четкими контурами округлой формы и задним акустическим усилением. Мультилокулярные кисты выглядят как многокамерные кисты с эхогенными перегородками внутри.

Киста почки
При доплерографическом исследовании кровоток в образовании не регистрируется. Кисты могут располагаться в любой части органа и иметь различные размеры. При наследственных формах поликистоза, как правило, поражение одностороннее и всю функцию берет на себя здоровый орган.
Самым распространенным опухолевым поражением почечной ткани является почечно-клеточный рак (аденокарцинома). Образование может быть солидного, инфильтративного, мультикистозного характера и «рак в стенке кисты». Ультразвуковая картина вариабельная и зависит от типа аденокарциномы: гипо- или изоэхогенное образование с четкими контурами или инфильтративного характера, с кистозным компонентом или с кальцинозом.
Диагностически важное значение имеет доплерография, при которой выявляется бессистемный усиленный сосудистый рисунок, низкорезистивный артериальный кровоток. Ангиомиолипома – вариант доброкачественной опухоли, которая состоит из скопления сосудистых сплетений, жировой ткани и мышечных волокон. При ультрасонографии определяется как округлое образование с четкими контурами, однородным содержимым и повышенной эхогенностью.
Метастатическое поражение может быть из опухолей легкого, матки, молочной и поджелудочной железы. Эхо-признаки метастазов нетипичны, поэтому данное заключение возможно только при выявлении первичного очага.
Патология чашечно-лоханочной системы
Гидронефроз представляет собой стойкое увеличение собирательной системы почек. Расширение чашечек и лоханки приводит к нарушению оттока мочи и истончению паренхимы в различной степени, зависимой от стадии дилатации. Выделяют четыре стадии гидронефроза:
- Расширена лоханка, размеры органа и толщина паренхимы не изменены.
- Расширена лоханка и чашечки.
- Расширены чашечки и лоханка, паренхима истончена.
- Почка увеличена, паренхима значительно истончена, чашечки и лоханка резко увеличены, деформированы.
При наличии незначительного увеличения лоханки, необходима ультразвуковая диагностика при опорожненном мочевом пузыре (через 20-30 минут после микции) для исключения перерастяжения лоханки при гипергидртации.
Наличие конкрементов (нефролитиаз) в чашечках и лоханке – достаточно распространенная патология. При ультрасонографии визуализируются рентгенпозитивные и рентгеннегативные камни, что дает данному методу преимущество в диагностическом поиске по сравнению с рентгенографией. Конкремент определяется в виде эхогенного овального или округлого образования с акустической тенью. Коралловидные конкременты повторяют форму чашечек и лоханки. При цветной доплерографии создается артефакт мерцания, что помогает в диагностике конкрементов небольшого размера.
Воспалительные и возрастные изменения
Хронический пиелонефрит характеризуется типичным кортикальным рубцом, уменьшением размеров пораженного органа и викарным увеличением органа с противоположной стороны. При хроническом гломерулонефрите обе почки уменьшены, с повышенной эхогенностью и равномерно истонченной паренхимой.
Почки подвержены инволюции с возрастом. Это проявляется в снижении объема и размеров, постепенным снижением толщины паренхимы и повышением эхогенности. К 80 годам объем сокращается на 40-45 % от исходного, поэтому необходимо учитывать возраст обследуемого.
Тактика после исследования
После ультрасонографии врач выдает заключение, которое содержит подробное описание исследуемого органа. Однако диагноз в заключении не выставляется – это дело клинициста. К нефрологу необходимо обратиться с результатами исследования, а так же с предыдущими результатами УЗИ (если исследование проводилось и раньше), общим анализом крови, мочи.
Необходимо учитывать, что результаты УЗИ необходимо интерпретировать только в комплексе с данными клиники, анамнеза, а так же с другими методами исследования. Если постановка диагноза затруднительна, необходимо тщательное лабораторное обследование, а так же проведение высокоинформативных инструментальных исследований, таких как экскреторная урография, ангиография, сцинтиграфия, КТ и МРТ.
При выявлении патологии, которая не требует лечения в данный момент, необходимо динамическое наблюдение, частоту которого назначает лечащий врач. Обычно это раз в шесть месяцев или раз в год, но при впервые выявленной патологии возможна необходимость контроля через месяц. В связи с абсолютной безопасностью метода УЗИ, бояться столь частого исследования не стоит.




Leave a comment